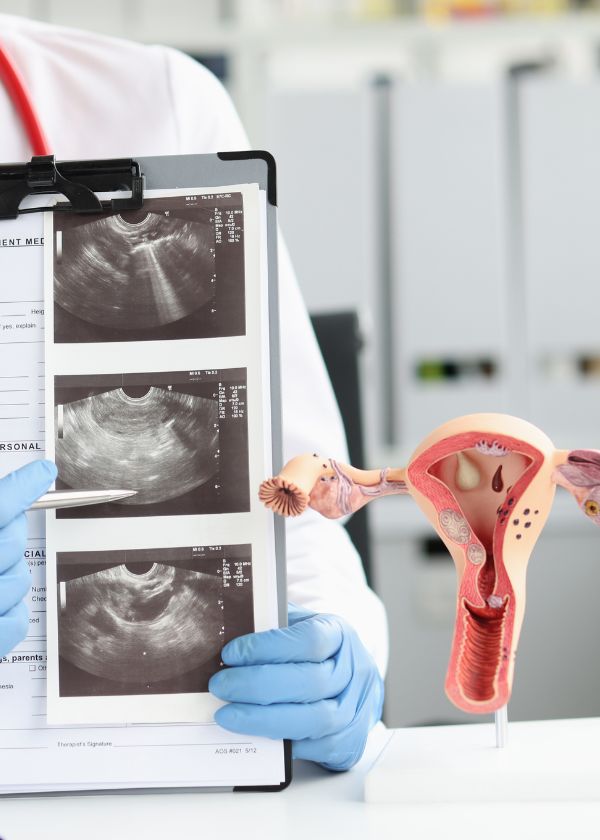
Comprendre le cancer de l'endomètre
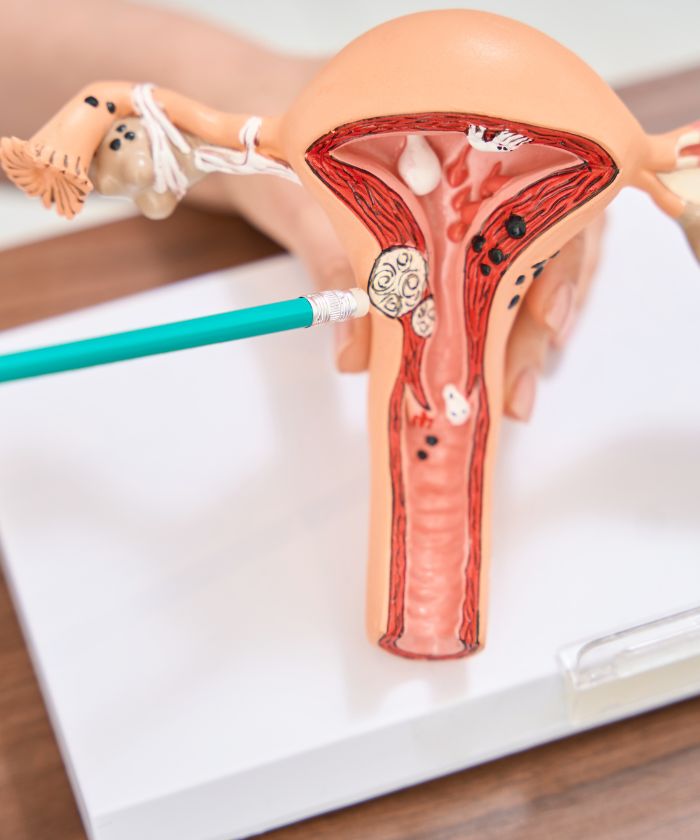
La majorité des cancers de l’endomètre se développent à partir des cellules glandulaires de la muqueuse utérine. On distingue plusieurs types :
L’adénocarcinome endométrioïde C’est la forme la plus fréquente, représentant environ 80% des cas. Il se développe à partir des cellules glandulaires de l’endomètre. Ces cancers sont généralement diagnostiqués à un stade précoce, car ils provoquent des saignements rapidement, ce qui permet souvent une prise en charge rapide avec un bon pronostic.
Le carcinome séreux Plus rare mais plus agressif, il représente environ 10% des cancers de l’endomètre. Il nécessite une prise en charge spécifique car il a tendance à se propager plus rapidement que la forme endométrioïde.
Le carcinome à cellules claires Cette forme est également peu fréquente (environ 5% des cas). Comme le carcinome séreux, il est considéré comme plus agressif et nécessite une prise en charge adaptée.
Les formes mixtes Certains cancers peuvent présenter des caractéristiques de plusieurs types. Le traitement est alors adapté en fonction des composantes présentes.
Cette classification est importante, car elle guide les décisions thérapeutiques. Chaque type de cancer peut nécessiter une approche différente en termes de chirurgie et de traitements complémentaires.